Einfaches Unterlidektropium
MARKUS J. PFEIFFER
Einleitung
Das einfache Unterlidektropium ist eine Fehlstellung des Unterlidrandes mit Kippung des Lidrandes nach aussen. Im Frühstadium ist es unauffällig und nur mit einem tränenden oder gereizten Auge verbunden. Die Ursache ist eine Erschlaffung des elastischen Bindegewebes, z.B der Lidbändchen oder eine Verlagerung (Senkung) des Orbikularismuskels. Im Verlauf der Zeit kann sich das einfache Unterlidektropium in ein kompliziertes Unterlidektropium entwickeln, das eine sichtbare Deformation der Lidkante aufweist. Das beginnende einfache Unterlidektropium erkennt man am Biomikroskop wenn der Unterlidrand nicht lückenlos am Augapfel anliegt. Eine Lücke von einem halben Millimeter zwischen Augenoberfläche und Lidkante führt bereits zur Tränenabflussstörung und Tränenfluss über den Lidrand. Das untere Tränenpünktchen kann dann nicht mehr die Tränenflüssigekeit aufnehmen und ableiten. Deshalb wird eine frühzeitige chirurgische Korrektur empfohlen, um das Fortschreiten in ein kompliziertes Ektropium zu verhindern. Die chirurgische Technik sollte Gewebsverlust vermeiden, die Fixation der Lidbändchen verbessern und die Abweichung des Orbikularismuskels korrigieren.
Abstract
Simple lower lid ectropium can be present as a small outward deviation of the lower lid margin, sometimes hardly to recognize by the patient himself or others. It may cause minor symtoms, like tearing or ocular irritation. Simple lower lid ectropium is caused by the laxity of the canthal ligaments, the orbicularis muscle of the connective tissue. It can progress however to a more marked deformity, the complicated ectropium. Mild cases of ectropium can only be recognized with the slit lamp to detect the eversion of the lid margin (separation between the lid margin and the globe). An eversion of 0,5 mm can already cause epiphora (tearing), because the lacrimal punctum (the entrance of the inferior canaliculus) does not have contact with the tear film. I propose the early correction to avoid the progression to a complicated ectropium. The surgical technique must avoid any excision of tissue. It should concentrate in reinserting the canthal tendons and reinforce the atachments between the orbicularis muscle and the retractors.
Verlust des Winkels der Lidkante am Tränenpünktchen
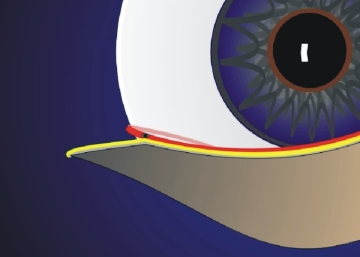
Die kleine Öffnung an der Innenkante des Unterlides (Tränenpünktchen, punctum lacrimale) liegt direkt auf der Augenoberfläche, um die Tränenflüssigkeit in den Kanalikulus abzuleiten. Normalerweise bildet die Lidkante am Tränenpünktchen einen Winkel in der vorderen Lidschicht (Haut und Orbikularismuskel) (Abb.1, gelbe Linie), wo sie weiter nach nasal zum Ansatz des vorderen Lidbändchens zieht. Die hintere Schicht (Retraktorenschicht) folgt der Bulbusoberfläche nach hinten und ist mit dem hinteren Schenkel des Lidbandes verbunden. Die Erschlaffung der Retraktorenschicht und des hinteren Lidbandschenkels führt zum Verlust des Winkels am Punktum (Abb. 2). Man beobachtet eine Kippung des Punktum nach aussen. Durch die Entfernung von der Augenoberfläche und dem Tränenfilm wird die Ableitung der Tränen verhindert
 |
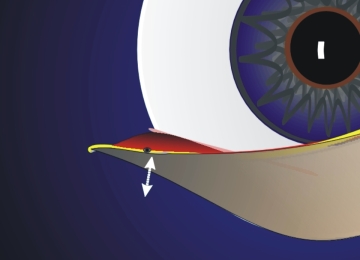 |
Abb. 1: Normalerweise bildet der Lidrand (gelbe Linie) an der Stelle des Punktum (schwarzer Punkt) einen Winkel. Lateral vom Punktum überlappen sich beide Lamellen (gelbe und rote Linie). Medial vom Punktum verbleibt die hintere Lamelle im Kontakt mit der Augenoberfläche und setzt sich nach hinten in die Augenhöhle fort, während die vordere Schicht nach nasal zum Tränenbein (Crista lacrimalis anterior) zieht. |
Abb. 2: Der Verlust des Winkels am Tränenpünktchen ist oft auf eine Lockerung des hinteren Lidbändchens zurückzuführen. Man beobachtet eine Abweichung des Tränenpünktchens nach aussen, was eine Drainage der Tränenflüssigkeit verhindert. Die gelbe Linie der Lidkante verläuft gerade ohne Winkel. |
Chirurgische Technik der Retraktorenfixation ohne Resektionen
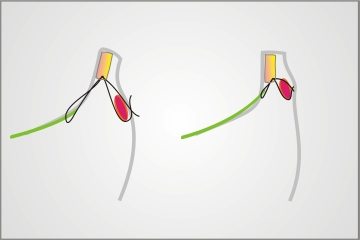
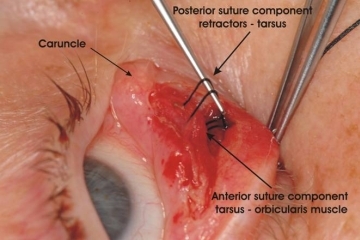
Diese Operationstechnik ermöglicht ein effektives und dauerhaftes Ergebnis ohne Gewebsverlust. Nahe dem Tränenpünktchen werden die Retraktoren zum Tarsusunterrand hin gestrafft (hintere Nahtkomponente). Mittels der hinteren Nahtkomponente kann auch die Abweichung des Tränenpünktchens nach lateral (Telekanthus) korrigiert werden. Die Fortsetzung der Naht wird in die vordere Lidlamelle geführt (vordere Nahtkomponente), um den präseptalen Orbikularismuskel nach oben zu verlagern.
 |
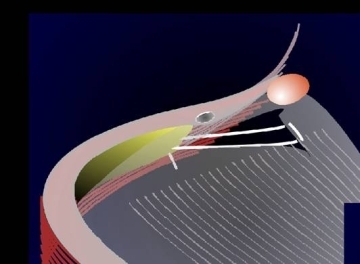 |
Abb. 3: Die hintere Nahtkomponente verläuft zwischen der Retraktorenschicht (grün) und dem Tarsusunterrand (gelb). Diese setzt sich in die vordere Nahtkomponente zwischen Tarsus und Orbikularismuskel (rot) fort. Mit dieser Technik wird die Retraktorschicht zum Tarsusunterrand gestrafft und der Orbikularismuskel gehoben |
Abb. 4: Die hintere Komponente der Naht (weiss) zwischen der Retraktorenschicht (grau) und dem Tarsus (gelb) kann auch die Position des Tränenpünktchens nach medial verschieben. Dabei werden die Retraktoren medial nahe der Karunkel (rosa) gefasst. |
 |
 |
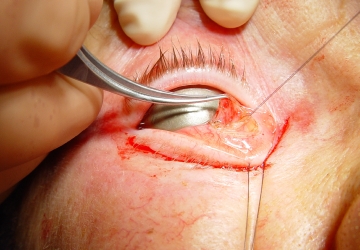
Abb. 5: Die Pinzette hebt die Bindehaut an, um die weisse Retraktorschicht freizulegen. Die hintere Nahtkomponente (schwarze Nylonnaht) fasst die Retraktoren. |
Abb. 6: Durch die Straffung der hinteren Nahtkomponente neben der Karunkel wird das Tränenpünktchen nach medial und innen verlagert. |
 |
|
|
Abb. 7: Die beiden Nahtkomponenten: 1. Hintere Komponente zwischen Retraktoren und Tarsus (oben über der Nadel) und 2. vordere Komponente azwischen Tarsus und Orbikularismuskel (schwarzer Pfeil). |
Laterale Fixation, laterale Kanthoplastik
Die mediale Retraktorchirurgie kombiniert man meist mit einer lateralen Kanthoplastik, bei das laterale Ende des Tarsus am Periost der Innenseite der Orbitawand fixiert wird. Laterale Kanthoplastik
 |
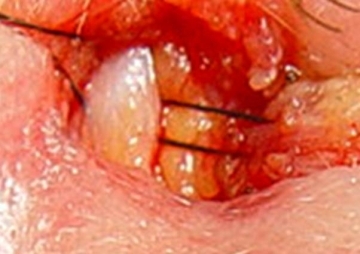 |
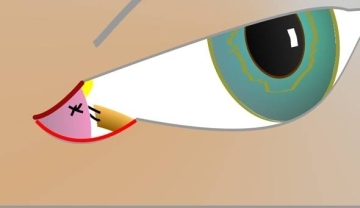
Abb. 8: Die laterale Kanthoplastik mit Fixation einer Tarsalzunge am Periost wird mit der o.g. medialen Retraktorfixation kombiniert. |
Abb. . 9: Die Naht fasst die Tarsalzunge (rechts) und fixiert diese an der Innenseite (weiss: Periost) der lateralen Orbitakante. |